10 7532E-eIFU-0218
• Des mesures inexactes peuvent être causées par des marques de naissance, des tatouages ou une décoloration cutanée
dans la trajectoire du capteur, de l’humidité sur la peau, une déformation des doigts, un mauvais alignement entre
l’émetteur et le détecteur, une interférence CEM provenant d’autres capteurs rattachés au patient et des objets bloquant
le trajet de la lumière.
• Éviter de placer le capteur sur une extrémité dotée d’un cathéter artériel ou d’un brassard de pression non invasive.
• Disposer le câble et le câble patient de façon à réduire les risques d’enchevêtrement ou de strangulation.
• En cas de congestion veineuse, la valeur mesurée de la saturation du sang artériel en oxygène risque d’être inférieure à la
valeur réelle. Veiller à assurer un débit veineux correct au niveau du site de mesure. Le capteur ne doit pas être placé sous
le niveau du cœur (par exemple, capteur sur la main d’un patient alité dont le bras pend au sol, position deTrendelenburg).
• Des mesures inexactes de la SpO2, de la SpHb et de la SpMet peuvent être causées par une pulsation ou une congestion
veineuse anormale.
• En cas d’utilisation de l’oxymétrie du pouls pendant une exposition du corps entier aux rayonnements, maintenir le
capteur hors du champ d’irradiation. Si le capteur est exposé aux rayonnements, la mesure peut être inexacte ou égale
à zéro pendant la durée de l’irradiation active.
• Des sources d’éclairage ambiant de forte intensité telles que des lampes chirurgicales (plus particulièrement celles au
xénon), des lampes à bilirubine, des éclairages fluorescents, des lampes de chauffage à infrarouge ou une exposition
directe au soleil peuvent interférer avec les performances du capteur.
• Ne pas diriger de lampes de très haute intensité (les lumières stroboscopiques par exemple) sur le capteur. Pulse
CO-Oximeter®serait incapable d’obtenir les mesures des signes vitaux.
• Afin d’éviter les interférences de la lumière ambiante, vérifier que le capteur est correctement appliqué et recouvrir le
site du capteur avec un matériau opaque, si nécessaire. L’utilisation du capteur sous une lumière trop vive peut donner
lieu à des erreurs de mesure.
• Des mesures inexactes de la SpHb et de la SpMet peuvent être causées par une très forte concentration en hémoglobine,
une perfusion artérielle faible ou des artéfacts de mouvement.
• Une très forte concentration en hémoglobine, un artefact de mouvement et de faibles niveaux de saturation du sang
artériel en oxygène, y compris l’hypoxémie induite par l’altitude, peuvent donner lieu à des mesures inexactes de la
SpHb et de la SpMet.
• Les pulsations d’un ballon de support intra-aortique peuvent affecter la fréquence du pouls affichée sur l’oxymètre.
Comparer la fréquence du pouls du patient à la fréquence cardiaque de l’ECG.
• Les pulsations veineuses peuvent générer de fausses mesures de SpO2faible (par exemple, régurgitation tricuspidienne,
position de Trendelenburg).
• Une perfusion artérielle très faible ou un très fort artéfact de mouvement est susceptible d’entraîner des mesures
inexactes de la SpO2.
• Des hémoglobinopathies et des troubles de la synthèse, comme des thalassémies, Hb S, Hb C, drépanocytose sont
susceptibles d’entraîner des mesures erronées de la SpO2, de la SpHb et de la SpMet.
• Une maladie vasospastique comme le syndrome de Raynaud est susceptible d’entraîner des mesures inexactes de la
SpO2, de la SpHb et de la SpMet.
• Des perturbations électromagnétiques peuvent provoquer des mesures inexactes.
• Des taux élevés de dyshémoglobine, des conditions hypocapniques ou hypercapniques et une vasoconstriction sévère
ou une hypothermie sont susceptibles d’entraîner des mesures inexactes de la SpO2, de la SpHb et de la SpMet.
• Si le site surveillé est très faiblement perfusé, la mesure peut être inférieure à la saturation centrale du sang artériel en
oxygène.
• Des conditions de perfusion faible au site sous surveillance sont susceptibles de fausser les mesures de la SpHb et de la
SpMet.
• Des taux élevés de PaO2peuvent fausser les mesures de la SpHb et de la SpMet.
• Des taux élevés de carboxyhémoglobine (COHb) peuvent fausser les mesures de la SpO2, de la SpHb et de la SpMet.
• Des taux élevés de COHb ou de MetHb peuvent apparaître avec une SpO2apparemment normale. En cas de suspicion
d’élévation des taux de COHb ou de MetHb, il convient de procéder à une analyse en laboratoire (CO-oxymétrie) d’un
échantillon sanguin.
• Des taux élevés de méthémoglobine (MetHb) peuvent fausser les mesures de la SpO2et de la SpHb.
• Des taux élevés de bilirubine totale ou une maladie hépatique peuvent fausser les mesures de la SpO2, de la SpHb et de
la SpMet.
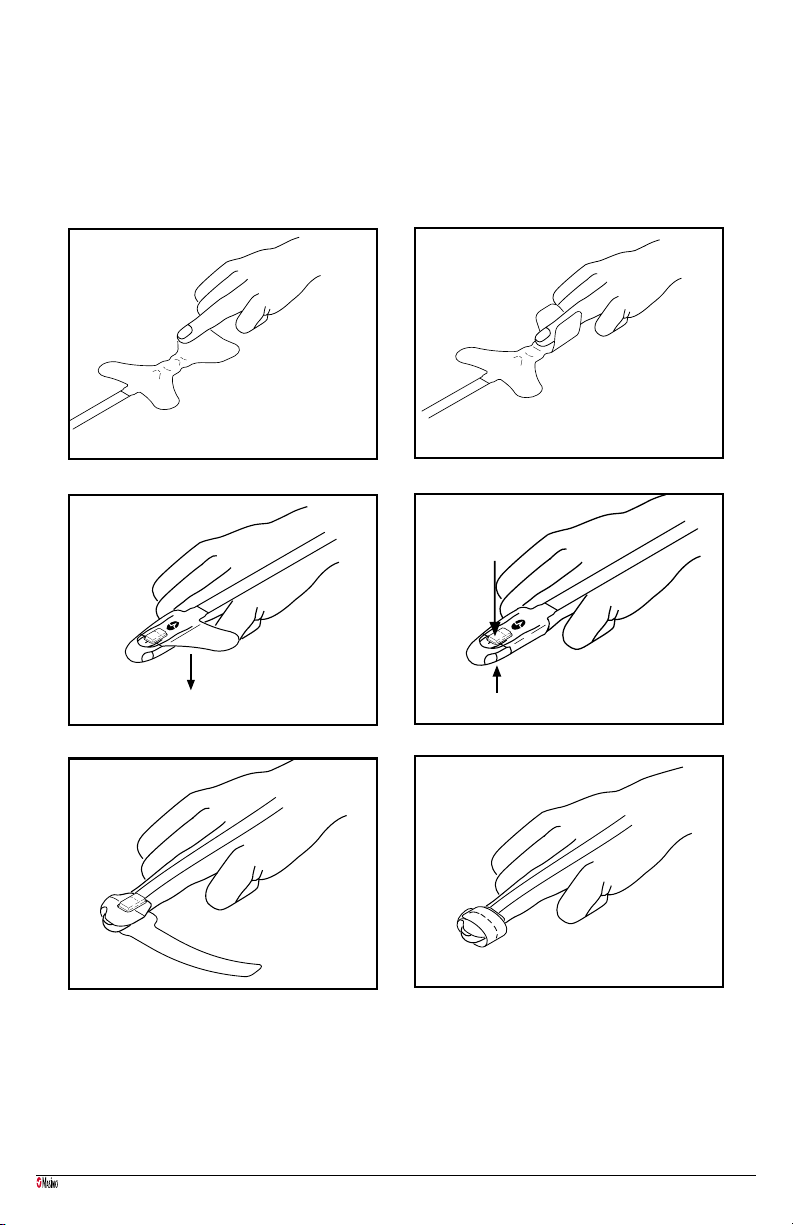
• Ne jamais modifier le capteur. Toute modification risque d’altérer les performances et/ou la précision du système.
• Ne jamais tremper ou immerger le capteur dans une solution liquide.
• Ne pas tenter de stériliser par irradiation, vapeur, autoclave ou oxyde d’éthylène, car cela risque d’endommager le
capteur.
• Ne pas essayer de réutiliser sur plusieurs patients, de retraiter, de reconditionner ou de recycler les capteurs ou les câbles
patient Masimo, car ces procédés peuvent endommager les composants électriques et occasionner des blessures au patient.
• Mise en garde: remplacer le capteur lorsqu’un message invite à le faire ou indique un SIQ faible persistant alors que les
étapes de dépannage de SIQ faible identifiées dans le manuel de l’utilisateur de l’appareil de surveillance ont été
exécutées.
• Remarque: le capteur est doté de la technologie X-Cal™ pour minimiser le risque de mesures erronées et de perte imprévue
de la surveillance patient. Le capteur assure jusqu’à 168heures de temps de surveillance patient, ou jusqu’à 336heures pour
les détecteurs dotés d’une bande de rechange. Après utilisation sur un seul patient, mettre le capteur au rebut.